Suplementacja w ciąży – od kiedy przyjmować kwas foliowy? Czy żelazo zawsze jest konieczne?
Nikt nie musi przekonywać przyszłej matki jak ważna w okresie ciąży jest prawidłowa dieta – kobieta ciężarna powinna jeść dla dwojga, nie za dwoje jak przywykło się stereotypowo uważać. Swoje miejsce w zbilansowanej diecie ciężarnej ma też suplementacja, ale uwaga: jedynie jako uzupełnienie pełnowartościowego żywienia w sytuacji, gdy kobiecie zagrażają niedobory pokarmowe.
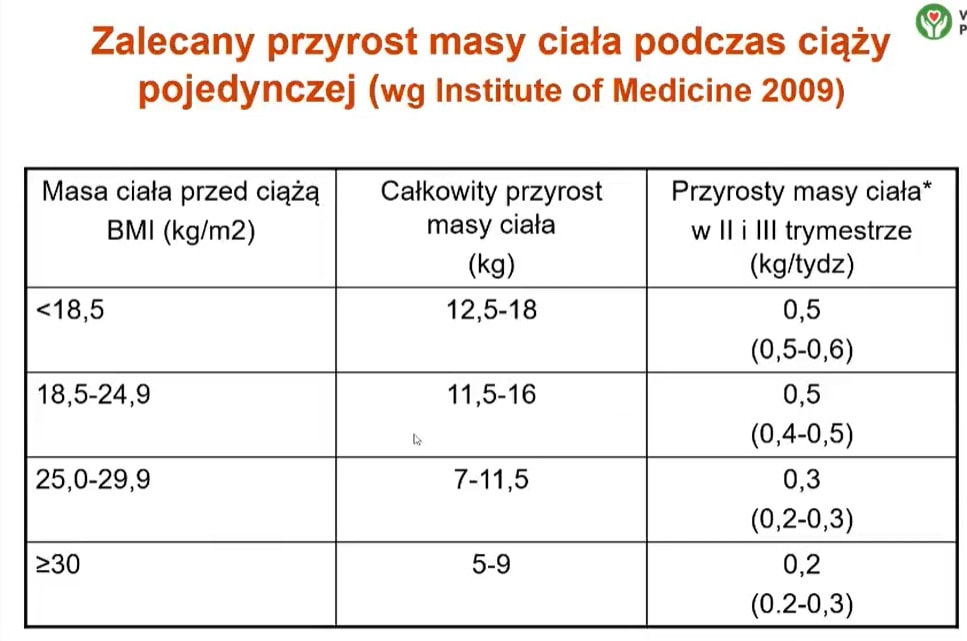
Ile powinna przytyć kobieta w ciąży?
Żywieniowa profilaktyka powikłań ciąży i zaburzeń rozwoju powinna być prowadzona w czasie ciąży i w okresie przedkoncepcyjnym. Jeśli przebiega prawidłowo, zapobiega wadom rozwojowym i warunkuje zdrowy rozwój dziecka już po urodzeniu.
– Planowanie zdrowej diety przyszłej matki obejmuje normalizację przedciążowej masy ciała, co jest bardzo ważne, bo zarówno nadmierna, jak i zbyt niska waga matki mogą się odbić niekorzystnie na przebiegu ciąży. Odpowiednia dieta sprawi, że ciężarna będzie prawidłowo przybierała na wadze, wyeliminuje też ryzyko niedożywienia i niedoborów pokarmowych oraz nadmiernego spożywania niektórych składników. Taka dieta musi zawierać określone składniki odżywcze, ale nie w nadmiarze – podkreśla prof. Dorota Szostak-Węgierek z Zakładu Dietetyki Klinicznej Warszawskiego Uniwersytetu Medycznego.
Co więcej, kobieta przestrzegająca prawidłowej diety jest też mniej narażona na zakażenie patogenami pochodzącymi z żywności. Sposób żywienia ciężarnych powinien tak naprawdę odpowiadać ogólnym zasadom zdrowego żywienia z tą różnicą, że w przypadku przyszłych matek ważne jest zapewnienie prawidłowego przybierania na wadze – czego większość woli raczej unikać.
– Zbyt mały przyrost masy ciała może skutkować zahamowaniem rozwoju wewnątrzmacicznego, powikłaniami w okresie niemowlęcym i wczesnym dzieciństwie. Zwiększa też ryzyko zaburzeń metabolicznym u starszych dzieci i w wieku dorosłym. Z kolei nadmierny przyrost masy ciała matki niesie ze sobą ryzyko makrosomii płodu. Nadwaga i otyłość matki mogą też „programować” późniejsze zaburzenia metaboliczne u dziecka. Nadmierna masa ciała u ciężarnej znacznie zwiększa też ryzyko nadciśnienia tętniczego: tego pierwotnego, ale też tego specyficznego dla okresu ciąży, które jest ściśle powiązane z ryzykiem stanu przedrzucawkowego – mówi prof. Szostak-Węgierek.
Zalecane przyrosty masy ciała w ciąży zależą od przedciążowej wagi. Jeśli przed zajściem w ciążę wskaźnik BMI kobiety był prawidłowy (a więc wynosił od 18,5 do24,9), w ciąży powinna ona przytyć maksymalnie 16 kg (ale nie mniej niż 11,5 kg). Im ciężarna chudsza, tym przyrost wagi powinien być większy i odwrotnie – w sytuacji gdy ciężarna jest otyła, przyrost wagi powinien być niższy.
Dieta ciężarnej, czyli sztuka złotego środka
Dlaczego zdrowa diet i prawidłowa masa ciała matki mają tak duże znaczenie dla dziecka? Wszystko wiąże się z zagadnieniem programowania wewnątrzmacicznego (płodowego). Najogólniej rzecz ujmując, polega ono na tym, że warunki życia płodowego oraz wszelkie niekorzystne czynniki warunkują stałe zmiany w organizmie dziecka. Co gorsza, zmiany te rzutują nie tylko na rozwój w okresie płodowym. Sprzyjają też nadwadze i otyłości dziecka oraz m.in. rozwojowi insulinooporności, cukrzycy i nadciśnienia tętniczego i innych chorób sercowo-naczyniowych.
– Tak naprawdę sposób żywienia kobiety ciężarnej podlega ogólnym zasadom zdrowego żywienia. Nie ma tutaj żadnych szczególnych zaleceń. Należy jednak pamiętać, że u ciężarnej zapotrzebowanie na pewne składniki odżywcze jest zazwyczaj większe niż przed ciążą. Z jednej strony przyszła matka musi unikać niedoborów pokarmowych, ale nie mnie istotne jest wystrzeganie się nadmiernego spożycia pewnych składników. Jakie są te najmniej polecane ciężarnym? Chodzi oczywiście o tłuszcze (zwłaszcza trans i nasyconych kwasów tłuszczowych), cukry (sacharoza i fruktoza), sód i retinol, czyli witaminę A. w czystej postaci. Spożywanie jej dużych dawek w początkowym okresie ciąży może skutkować wadami rozwojowymi płodu. To ostrzeżenie dotyczy też suplementów zawierających witaminę A – zastrzega prof. Szostak-Węgierek.
Truizmem wartym powtórzenia jest zalecenie całkowitego wykluczenia alkoholu oraz ograniczenie spożycia napojów zawierających kofeinę.
Kwas foliowy – kiedy i w jakiej dawce?
Choć prof. Szostak-Węgierek ostrzega przed suplementami zawierającymi witaminę A., suplementacja pewnych składników jest oczywiście dla ciężarnych zalecana.
– Nie trzeba suplementować wszystkiego. Źródłem potrzebnych składników odżywczych powinna być przede wszystkim prawidłowo zbilansowana dieta. Są jednak takie składniki, których dostarczenie w odpowiedniej ilości może być, mimo starań, problematyczne. Dotyczy to kwasu foliowego, żelaza, jodu, witaminy D i kwasu DHA. Suplementacja kwasu foliowego odgrywa bardzo ważną rolę w zapobieganiu wad rozwojowych cewy nerwowej. Jego zażywanie skutecznie im przeciwdziała – mówi ekspertka.
Kwas foliowy warto zacząć przyjmować nie tylko w ciąży. Zgodnie z aktualnymi zaleceniami powinna go przyjmować każda kobieta w wieku rozrodczym: w dawce 0,4 mg/dobę.
- Do 12. tygodnia ciąży zaleca się dawkę suplementacyjną kwasu foliowego 0,4-0,8 mg/dobę
- po 12. tygodniu i w okresie karmienia piersią u kobiet bez dodatkowych czynników ryzyka rozwoju wad cewy nerwowej zaleca się stosowanie kwasu foliowego w dawce 0,6 mg-0,8 mg/dobę
- u pacjentek z dodatnim wywiadem w kierunku wad cewy nerwowej w poprzedniej ciąży stosuje się kwas foliowy w ilości 4 mg/dobę w ściśle określonym czasie, czyli co najmniej 4 tygodnie przed zaplanowaną ciążą i przez 12 tygodni ciąży, a następnie zmniejszenie dawki do poziomu tej zalecanej w populacji ogólnej.
Dawkę 0,8 mg/dobę co najmniej 3 miesiące przed planowanym zajściem w ciążę, w czasie jej trwania i w okresie karmienia zaleca się kobietom z grup ryzyka niedoboru folianów i wystąpienia wad cewy nerwowej. Są to przyszłe matki:
- cukrzycą typy 1 i 2 przed ciążą
- stosujące w okresie przedkoncepcyjnym leki przeciwpadaczkowe, metotreksat, cholestyraminę, metforminę, sulfadiazynę
- sięgające po używki
- z niewydolnością nerek i/lub wątroby
- z BMI powyżej 30 kg/m2
- po operacjach bariatrycznych lub z chorobami przewodu pokarmowego skutkującymi zaburzeniami wchłaniania.
Suplementacja żelaza w ciąży – czy zawsze konieczna?
Jakie jeszcze składniki zaleca się suplementować w okresie ciąży? To między innymi witamina D., choć tu warto zastrzec, że jej suplementacja powinna być warunkowana oznaczeniem stężenia witaminy w krwi. Optymalne stężenie witaminy D leży w granicach 30-50 ng/ml. Suplementacja powinna być prowadzona pod kontrolą stężenia 25(OH)D. U kobiet z prawidłowym BMI bez obciążeń sugerujących deficyt witaminy D należy ją suplementować w ilości 1500-2000 IU na dobę przez okres ciąży i laktacji. Jak dodaje prof. Szostak-Węgierek, kolejny składnik, który bywa w okresie ciąży suplementowany – choć nie zawsze jest to wskazane – to żelazo. Zażywanie żelaza rekomenduje się u ciężarnych z ryzykiem rozwoju niedokrwistości, czyli np. u kobiet na diecie wegańskiej lub z zaburzeniami wchłaniania. W takich wypadkach zaleca się dawkę fizjologiczną wynoszącą 18 mg/dobę przed ciążą oraz 26-27 mg/dobę w okresie ciąży. W przypadku potwierdzenia niedokrwistości dawkę należy zwiększyć do 30-60-120 mg/dobę, ale nie samowolnie, a jedynie po konsultacji z lekarzem.
– Suplementację żelaza należy rozpocząć przed planowaną ciążą, ale należy ją przerwać na czas pierwszych 8 tygodni ciąży, by następnie kobieta mogła ponownie przyjmować żelazo. Dlaczego? Ostatnio zwraca się uwagę na to, że wysokie stężenie żelaza w płynie pęcherzykowym wiąże się z ryzykiem wad rozwojowych. Decyzja o suplementacji żelaza powinna należeć do lekarza – wyjaśnia prof. Szostak-Węgierek.
Kobietom z chorobami tarczycy zaleca się też suplementację jodu. U wszystkich ciężarnych rekomenduje się też suplementację kwasu DHA w dawce 200 mg/dobę.
Na podstawie wykładu wygłoszonego podczas VII Warszawskich Dni Promocji Zdrowia.
PRZECZYTAJ TAKŻE: Badania przed i w trakcie ciąży – jakie należy wykonać?
Płodność TV
Zobacz więcej-

Diagnostyka pary pod kątem niepłodności. Przygotowanie i badania dla niej i dla niego
07.05.2026 -

Ciąża po 40-stce. Niepłodność i starania o dziecko u dojrzałych kobiet
03.05.2026 -

Endometrioza w leczeniu niepłodności. Rozmowa z profesorem Piotrem Laudańskim
25.03.2026 -

Dla kogo in vitro? Rozmowa z doktorem Robertem Gizlerem
14.02.2026
Podcasty
Zobacz więcej-

Leczenie niepłodności w zespole PCOS
31.08.2022 -

Otyłość a niepłodność
25.08.2022 -

Insulinooporność okiem dietetyka – jak powinna wyglądać dieta: praktyczne wskazówki dla kobiet starających się o ciążę
06.04.2022 -

Jak poprawić parametry nasienia dietą – co jeść, co suplementować, ile trwa dietoterapia męskiej niepłodności?
04.04.2022















































